Glándulas suprarrenales
Las glándulas suprarrenales ( adrenal glandular , ad-renalis) son dos pequeñas glándulas hormonales piramidales, que se encuentran en la parte superior de los riñones. Son de unos 2 cm de ancho y 4 cm de largo y gruesos y pesan entre 5 y 10 g cada uno. Una característica principal es su construcción de dos capas. Tienen una corteza y una médula. Ambos tienen funciones diferentes y, por lo tanto, a veces se ven como dos órganos.
Médula suprarrenal
La médula espinal suprarrenal está estrechamente ligada al sistema nervioso vegetativo. Produce las dos hormonas adrenalina y norepinefrina, que se almacenan en vesículas dentro de la médula. Si es necesario, éstos estimularon la cantidad correspondiente de hormonas al estimular el sistema nervioso (simpático). Tienen un efecto estimulante y conducen a una actividad cardíaca acelerada, al aumento de la presión sanguínea ya una liberación de glucosa para satisfacer los mayores requerimientos energéticos. También aumenta la circulación sanguínea de los músculos.
Corteza suprarrenal
La corteza suprarrenal representa aproximadamente el 75% de la sustancia total de las glándulas suprarrenales. Esto se debe a las diferentes hormonas que se forman en tres capas diferentes. Estos incluyen corticoides minerales, glucocorticoides y hormonas sexuales.
La hormona más importante de los corticoides minerales es la aldosterona , que actúa principalmente sobre el riñón y ayuda a regular el equilibrio de electrolitos y agua. Promueve la reabsorción de sodio y ayuda a retener el agua. Por lo tanto, regula la presión arterial y afecta el volumen de sangre. (En el caso de una fatiga suprarrenal, esto también explica el efecto positivo de beber sal marina no refinada en el agua, debido a la deficiencia de aldosterona es difícil para los riñones retener suficiente sodio y agua.Las glándulas suprarrenales son entonces aliviados de la producción de aldesterona .)
El papel más importante de los glucocorticoides desempeña el cortisol y la cortisona . Ambos son indispensables para el cuerpo y controlar el manejo del estrés. Afectan al metabolismo de los carbohidratos, las grasas y las proteínas. Ambos son calmantes para el estrés. En particular, tienen un efecto catabólico y acumulan proteínas en los músculos, tejido graso y la piel. Promueven la síntesis de glucosa en el hígado, aumentando así la glucosa en la sangre y causando la degradación de las grasas para aumentar el contenido de ácidos grasos en la sangre. Además, tienen efectos antiinflamatorios y suprimen una reacción inmune abrumadora, por ejemplo, para alergias.
Los glucocorticoides se liberan en un ritmo circadiano, es decir, están sujetos a fluctuaciones diurnas (24h). Su liberación está controlada por el hipotálamo. Controla otra región en el cerebro, la glándula pituitaria y regula su actividad. La glándula pituitaria luego libera una cierta cantidad de ACTH (hormona adreno-cortico-trópica), que a su vez actúa directamente sobre la glándula suprarrenal y hace que libere las hormonas del estrés. Por la mañana, se debe medir el nivel de cortisol más alto, a medianoche se alcanza el valor más bajo. En situaciones de estrés el nivel normalmente también aumenta.
Otra área de la corteza suprarrenal está produciendo las hormonas sexuales masculinas, los andrógenos . Estos incluyen principalmente testosterona Y DHEA . La testosterona tiene un efecto anabólico, acumula proteínas y afecta las características sexuales masculinas.
Respuesta al estrés
Si el organismo está expuesto a una situación que reconoce como un estrés, la hipófisis libera la ACTH en una primera reacción, que estimula las glándulas suprarrenales a una mayor secreción de glucocorticoides (cortisol). En un segundo paso, el sistema nervioso simpático causa la liberación de adrenalina y norepinefrina (aproximadamente 80:20). Esta reacción sólo funciona a corto plazo, por lo que el primer mecanismo prevalece en el estrés a largo plazo.
El estrés se considera todas las situaciones que desafían al cuerpo. Estos incluyen, por ejemplo, las fluctuaciones de temperatura, frío, dolor, lesiones, cirugías, infecciones, baja glucemia, deficiencia de oxígeno, emociones (alegría, ira, ansiedad, etc.). Esto incluye actividades que son divertidas como por ejemplo las partes. El cuerpo no distingue entre el buen y el mal estrés.
Cortisol (La hormona de la muerte)
La hormona con la importancia sobresaliente es el cortisol, ya que protege al cuerpo del estrés excesivo. Ayuda al organismo a sobrellevar los estresores:
- Normalizando el azúcar en la sangre. Junto con la hormona insulina del páncreas, el cortisol regula el nivel de glucosa en la sangre. Cuando el cuerpo necesita más energía, el cortisol se compromete y proporciona. Esto permite un "ataque" o "reacción de escape" para dominar situaciones que amenazan al organismo. En personas con fatiga adrenal, el nivel de cortisol es inicialmente alto, pero más tarde, cuando las glándulas suprarrenales se agotan, la producción de cortisol disminuye y la regulación de la glucosa en la sangre se convierte en un problema.
- Actuando anti-inflamatorio. El cortisol es un poderoso fármaco contra las reacciones inflamatorias en el cuerpo. Pequeñas lesiones, picaduras de insectos o por ejemplo lesiones articulares desencadenar una reacción inflamatoria, el área correspondiente hincha, se vuelve rojo y caliente. El cortisol mantiene esta reacción bajo control y asegura que la hinchazón no se vuelve abrumadora y evita reacciones excesivas, como ocurre en las alergias.
- Actuando inmune-supresor. Un sistema inmunitario relativamente débil proviene de un alto nivel de cortisol. Suprime las reacciones autoinmunes, así como las células del sistema inmune propio, sobre todo los glóbulos blancos con sus células asesinas naturales, monocitos, macrófagos y mastocitos.
- Constricting buques. El cortisol estrecha los vasos de tamaño mediano. Esto se traduce en presión arterial baja en personas con fatiga suprarrenal (etapas posteriores). Son menos sensibles a otros vasoconstrictores. La presión arterial alta, causada por los procesos de magnesio y calcio se intensifica bastante.
- Regula el estrés. Las personas que sufren de fatiga suprarrenal no pueden tolerar el estrés y su cuerpo está sujeto al estrés continuo y fuerte. A medida que aumenta el estrés, aumenta la producción de cortisol. Si las glándulas suprarrenales ya no pueden cumplir los requisitos, falta una respuesta adecuada del organismo. Por lo tanto, el estrés es fatal.
arriba
¿Qué causa la fatiga suprarrenal?
Los factores de estrés son la causa principal de la fatiga suprarrenal. El estrés es diferente de persona a persona ya menudo no se percibe como tal. Factores frecuentes en el mundo occidental moderno son las condiciones de trabajo, la muerte de un ser querido, el cambio de ubicación, el cambio de empleo, enfermedad, lesiones, divorcios, toxinas ambientales, etc Si el cuerpo ya no puede compensar el estrés, Adrenal Fatiga se desarrolla. Circunstancias que pueden contribuir a:
|
|
Algunas condiciones no se reconocen correctamente, ya que las infecciones especialmente crónicas pueden ser subclínicas y no muestran síntomas. Los factores de estrés frecuentes y graves son la inflamación crónica causada por infecciones bacterianas y parasitarias como H. pylori o Giardia. En el caso de las formas fuertes, la columna vertebral siempre debe ser controlada.
Cómo afecta el estrés crónico al cuerpo
Como se mencionó anteriormente, el estrés estimula la liberación de la hormona ACTH a través del sistema nervioso simpático y, por tanto, estimula las glándulas suprarrenales a un aumento de la producción de cortisol. El estrés crónico significativo puede causar que las glándulas suprarrenales se agoten y la cantidad de cortisol producida disminuye. El nivel de DHEA (una hormona que también se forma en la glándula suprarrenal) disminuye sin avanzar primero. Esto inicialmente resulta en una mayor proporción de cortisol a DHEA.
Las hormonas están sujetas a un sistema de control con retroalimentación negativa. Esto asegura que una cantidad adecuada de hormonas siempre está disponible. Si la concentración en la sangre es demasiado alta, la administración no se amplifica más sino que se estrangula. Por lo tanto, un alto nivel de cortisol es normalmente registrado por el cerebro y el hipotálamo posteriormente reduce la producción de ACTH, reduciendo así la producción adicional de la hormona en las glándulas suprarrenales.
En caso de estrés crónico severo que conduce a la fatiga suprarrenal, este mecanismo se rompe. El nivel alto de cortisol está registrado pero el organismo interpreta esto como una situación persistentemente amenazante y mantiene la producción constante o incluso aumenta el cortisol para manejar el peligro y asegurar su propia supervivencia. No hay disminución en la producción de cortisol mientras persista el riesgo (estrés). La retroalimentación negativa se evita y el cuerpo reacciona en la dirección opuesta. El cortisol como hormona (anti) de estrés significa peligro y para contrarrestarlo se produce más. Si esta condición persiste el tiempo suficiente, las glándulas suprarrenales ya no son capaces de recuperarse y agotarse con el tiempo. Ya no puede proporcionar suficiente hormonas durante todo el día. Esto se puede medir con un perfil de día de cortisol, que se puede obtener a partir de muestras de saliva.
Esta situación no queda sin consecuencias. La alta proporción inicial entre el cortisol y la DHEA puede conducir a una reducción de la sensibilidad a la insulina del cuerpo que conduce a un aumento de los niveles de glucosa en sangre y la diabetes. Además, la síntesis de un imunomodulador IgA importante así como de células asesinas naturales y linfocitos T disminuye. Esto se traduce en una debilidad de las defensas y las infecciones como el herpes, Candida albicans o infecciones virales pueden más fácilmente tomar posesión. Además, la ingesta de calcio puede ser perturbada y una mayor degradación de la proteína puede conducir a debilidad muscular. El aumento de la reabsorción de agua y sal puede conducir a un aumento de la presión arterial en esta fase y la dominancia de estrógenos es posible, lo que puede conducir a enfermedades de SPM entre las mujeres.
¿Cómo se desarrolla la fatiga suprarrenal? Fases de la enfermedad.
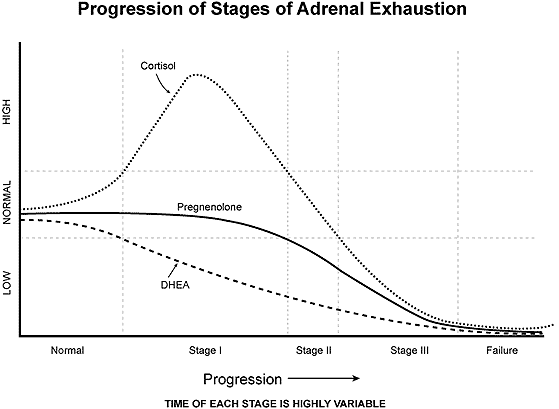
Fase 1, reacción de alarma:
En esta fase, el cuerpo reacciona agresivamente al estresante existente. Hay una situación de escape o de lucha en la que el cuerpo aumenta la producción de cortisol. Para este propósito, la producción de ACTH de la hipófisis se incrementa. DHEA disminuye a medida que el organismo intenta superar el peligro. Con este fin, la médula suprarrenal es fuertemente estimulada para liberar adrenalina. Si el estrés persiste durante mucho tiempo, la glándula suprarrenal ya no es capaz de satisfacer las altas exigencias del cuerpo.
Fase 2., reacción persistente:
Si el estrés crónico y severo persiste, las glándulas suprarrenales comienzan a agotarse. Ya no pueden cubrir la fuerte demanda de cortisol y, en consecuencia, su nivel cae. A partir de un nivel alto, el nivel vuelve a caer normal, mientras que la ACTH permanece alta para estimular más las glándulas suprarrenales. Por lo general, el nivel de cortisol se reduce en la mañana, mediodía y tarde, pero normalmente es normal por la noche.
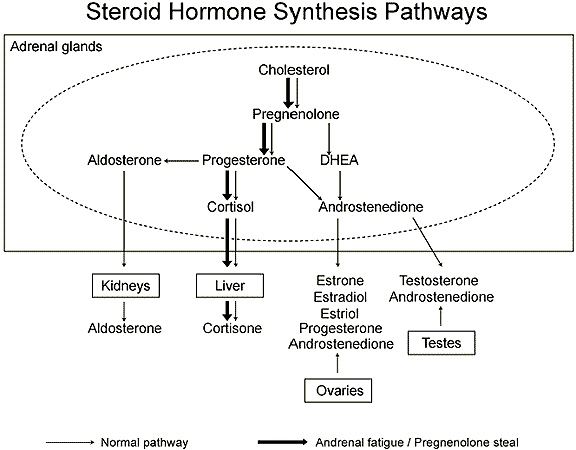
En este momento, puede producirse una "derivación de pregnenolona". A través de este fenómeno, la vía metabólica (ver arriba) en las glándulas suprarrenales se utiliza cada vez más para la producción del cortisol. Otras hormonas como el estrógeno, testosterona o DHEA apenas se forman todavía. El cuerpo se une para obtener el máximo de cortisol posible. Como resultado, el nivel de cortisol permanece sin cambios, mientras que la producción de pregnenolona disminuye. Ahora el nivel de cortisol en la mañana es claramente demasiado baja, pero por la noche suele ser suficiente.
Fase 3. Agotamiento:
En esta fase, la ACTH está elevada, el cortisol disminuido y la DHEA está muy por debajo del promedio. Esta etapa puede desarrollarse a lo largo de los años. El organismo ya no es capaz de producir una cantidad suficiente de cortisol y cubrir las necesidades. Incluso en la noche, el nivel de cortisol es bajo y el eje del estrés (hipotálamo-glándula hipófisis-adrenal) falla, por lo que el cuerpo se descompone. Con frecuencia se producen desequilibrios graves de las hormonas sexuales como el estrógeno, la progesterona y los andrógenos y se anuncia un fallo suprarrenal.
Fase 4, Fallo:
Ahora las glándulas suprarrenales están completamente agotadas. En esta fase, existe un mayor riesgo de fallo circulatorio y muerte.
¿Por qué se pasa por alto la fatiga suprarrenal?
Aunque se conoce una adrenia subclínica (subfunción suprarrenal) desde principios del siglo pasado, la medicina escolar la pasa por alto. Esto se debe principalmente al hecho de que es extremadamente difícil probar esto mediante los análisis de sangre estándar. Estas pruebas sólo muestran una deficiencia absoluta y grave de hormonas suprarrenales a la que se conoce como enfermedad de Addison. Esta enfermedad es muy rara, al igual que la enfermedad de Cushing, en la que se producen excesivas hormonas suprarrenales.
En la fatiga suprarrenal, son las hormonas suprarrenales de nivel bajo, pero todavía en el rango normal ya menudo demasiado alto para diagnosticar claramente una enfermedad de Addsion. Así que nuestras hormonas sólo pueden ser la mitad de lo óptimo, pero sigue siendo normal. Estos valores de sangre "normales" no significan que usted está libre de fatiga suprarrenal!
Los médicos convencionales no están entrenados para detectar la fatiga suprarrenal subclínica. No saben la importancia de la fatiga suprarrenal subclínica porque no la han aprendido. Ellos son engañados por los análisis de sangre normales, que no son lo suficientemente sensibles para indicar la fatiga suprarrenal. Como resultado, los pacientes que son evaluados para su función suprarrenal se consideran saludables, aunque sus glándulas suprarrenales funcionan subóptimamente. Ellos muestran signos y síntomas claros que sus cuerpos necesitan urgentemente ayuda y atención.

Glándula tiroides
La glándula tiroides (glándula thyreoidea) es una glándula hormonal que se encuentra en el cuerpo humano por debajo de la laringe en frente del tubo de aire y tiene una forma de mariposa. Se coloca debajo del cartílago de la tiroides y se encuentra en la forma de un escudo alrededor de los cartílagos anulares de la laringe.
La glándula tiroides consta de dos lóbulos, que están conectados entre sí en el medio y forman un H como un todo. Puede ser tan pesado como 60 g (incluso sin un valor patológico), pero pesa generalmente entre 18 y 25 g para una longitud de aproximadamente 3-5 cm.
La función principal de la tiroides es la secreción de varias hormonas y almacenamiento de yodo. Aquí se forman hormonas centrales como la tiroxina (tetrayodotironina, T4) y triyodotironina (T3), así como la hormona peptídica calcitonina. Su oponente, por otro lado, se forma en las glándulas paratiroides.
T4 y T3 se almacenan (también se forman) en las glándulas tiroides folípides y se liberan según se requiera. Regulan la conversión de energía del cuerpo. La calcitonina y la para-hormona están implicadas en el metabolismo del metabolismo del calcio y afectan la formación y descomposición ósea.
Tiroxina y triyodotironina
Las hormonas T4 y T3 están formadas por la glándula tiroides tras la estimulación de la glándula pituitaria. La glándula pituitaria cerebral controla la actividad de la hormona tiroidea a través de la TSH (hormona estimulante de la tiroides) y es controlada por otra región cerebral, el hipotálamo, a través de la TRH (hormona realeasing de la tirorefina). La hormona más potente (aproximadamente 100x) más activa es la T3, que puede ser formada por la eliminación de un átomo de yodo de la tiroxina más grande (T4). Esto se hace de acuerdo con las necesidades del organismo. Al mismo tiempo, también se forma una cierta cantidad de Reverse-T3 (RT3), pero esto es fisiológicamente ineficaz. La cantidad de T3 y T4 tiene una retroalimentación negativa sobre la hipófisis y la TSH y, por tanto, asegura un nivel hormonal constante.
En los núcleos celulares de las células diana la T3 actúa sobre los procesos metabólicos básicos del cuerpo. Actúa como estimulante y
- Aumenta la frecuencia cardíaca y la presión arterial
- Aumenta el metabolismo de carbohidratos, grasas y tejido conectivo
- Estimula la actividad del sudor y de las glándulas sebáceas
- Aumenta la motilidad intestinal
- Promueve el desarrollo del calor (el consumo de energía y la facturación básica se incrementan)
- Aumenta el consumo de oxígeno
- Aumenta la formación de glucosa y libera glucógeno del hígado
- Activa la rotación de los depósitos de grasa corporal y acelera el metabolismo del colesterol
- Afecta la retención de agua y la formación ósea
- Afecta el desarrollo del esqueleto y el proceso de maduración del cerebro
Interacciones
La glándula tiroides y la glándula suprarrenal también influyen entre sí, que a menudo se ignora. Esto a veces es seguido por mal ajustado 'hipotiroidismo', que puede mostrar poco progreso bajo terapia.
Se podría decir que la glándula tiroides "proporciona" y "regula" la energía del cuerpo (a través de T3 y T4), pero las glándulas suprarrenales deben ser lo suficientemente fuertes para hacer frente a esta energía metabólica. Una actividad metabólica fuertemente aumentada es interpretada por las glándulas suprarrenales como tensión, tienen que funcionar óptimo para manejar la energía metabólica. Si, por lo tanto, la concentración de T4 y / o T3 se incrementa con una sustitución hormonal, las glándulas suprarrenales deben ser capaces de adaptarse a esta situación. Sin embargo, este no es siempre el caso. Si son demasiado débiles y producen cantidades demasiado pequeñas de cortisol, estarán sobrecargados e intentarán bajar la glándula tiroides proporcionando la TSH menos hipofisaria. Esto puede resultar en un retorno a los síntomas después de la mejoría inicial, o (con un aumento continuo en la dosis), las glándulas suprarrenales se agotan y un estado de baja energía surge.
Si ambos órganos están afectados, las glándulas suprarrenales deben ser siempre reforzadas primero antes del tratamiento de la glándula tiroides. En las glándulas adrenales débiles, la actividad tiroidea normal puede ser una carga demasiado grande. Puede ocurrir que en un estado hipo-adrenal (frialdad, pérdida de peso, trastornos del sueño, ansiedad, agotamiento, piel seca) la actividad de la glándula tiroides se reduce al aumentar la RT3. Por otro lado, si la glándula tiroides es demasiado débil para mantenerse al nivel de las glándulas suprarrenales, puede comenzar a sentir hipotiroidismo (sensibilidad térmica, aumento de peso, fatiga, aumento de las necesidades de sueño y / o depresión). Por lo general es una forma mixta, por lo que uno puede centrarse no sólo en un órgano.
